«Рак» – это целое множество заболеваний, довольно сильно отличающихся друг от друга и симптомами, и методами лечения. А «лекарство» может быть не привычной таблеткой или ампулой, а сложнейшей технологией, созданной по индивидуальному лекалу. И придумать такое лекарство – лишь полдела: нужно, чтобы оно как можно скорей дошло до пациента. И желательно, чтобы последнему не пришлось самому собирать миллионы на самое прогрессивное лечение.
Недоступные и малодоступные
– Сегодня в российском законодательстве отсутствуют понятия высокотехнологичных и соматоклеточных препаратов. Это противоречит праву Евразийского экономического союза и создает барьеры для применения их у нас в стране. Потребность в этих препаратах достаточно высока, в том числе для онкологии, следовательно, нужно менять законы в этом направлении, – сказал сенатор РФ, заместитель председателя комитета СФ по социальной политике Юрий Архаров на дискуссии «Вопросы доступности инновационных лекарственных препаратов для пациентов в РФ: барьеры и пути решения», прошедшей в пресс-центре «Россия сегодня».
По его словам, в октябре премьер-министр Михаил Мишустин дал профильным федеральным органам поручение проработать изменения в законодательство по вводу инновационных препаратов в гражданский оборот. А в Совфеде создали рабочую группу, которая займется вопросами регистрации и обращения на территории России генно-клеточных технологий.
– Мы провели опрос среди пациентов: от 58 до 69% оценили инновации в медицине как «недоступные» и «малодоступные». Около половины пациентов указывают, что они ждали препарат или медицинскую технологию более пяти лет с момента регистрации их за рубежом. Это нетерпимая ситуация: один год потери доступности оборачивается потерей человеческих жизней, – заявил президент Всероссийского общества гемофилии, сопредседатель Всероссийского союза пациентов Юрий Жулев на той же дискуссии.
А доступность – это не только регистрация препарата на территории РФ, но и включение его в систему госгарантий. Ведь это, как правило, дорогостоящие препараты, пациенты не в состоянии их купить.
– Если пациенту приходится продавать машину или квартиру, чтобы приобрести лекарство, мы не считаем его доступным.
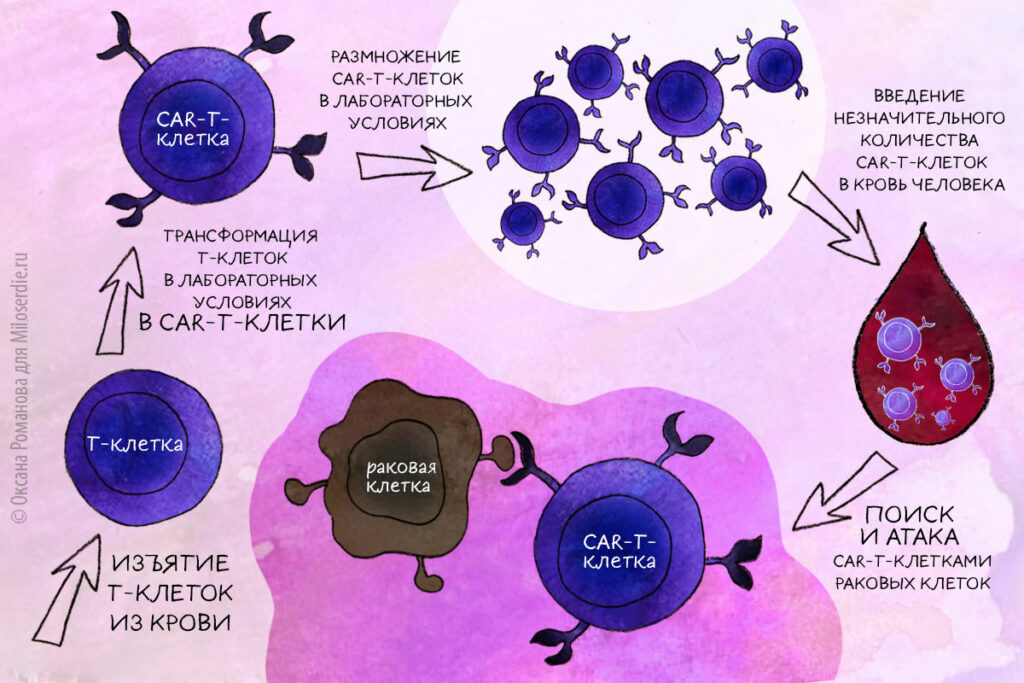
Новые технологии не укладываются в прокрустово ложе действующих нормативных документов. Вот одна из самых прорывных в онкологии – технология CAR-T (произносится «кар-ти» – прим. ред.). Ее суть вкратце сводится к следующему: у пациента берут клетки иммунной системы (Т-лимфоциты), их подвергают генетической модификации, в результате которой они приобретают противоопухолевые свойства, и возвращают в организм, где они будут бороться с лейкемией и лимфомой.
– CAR-T – это индивидуальный подход к каждому пациенту, а нормативная база этого не предусматривает. У нас нет критериев оценки подобных продуктов. Как вводить их в систему здравоохранения, систему господдержки? – недоумевал Жулев.
Доктор сказал шепотом
Директор благотворительного фонда «Люди-маяки» Лилия Цыганкова на дискуссии рассказала историю Киры Капрановой – своей подопечной из Ярославля:
– У ребенка был острый лимфобластный лейкоз и два рецидива. Ее выписали из Российской детской клинической больницы с двумя вариантами: либо паллиативное лечение в Ярославской областной больнице, либо CAR-T, «но деньги ищите сами». Четыре месяца собирали деньги на лечение в Израиле – сейчас у Киры прекрасные показатели: она даже вернулась в свой любимый танцевальный кружок. Но ее выздоровление – это полностью благотворительная, а значит, не массовая история. Семья до сих пор молится за здоровье доктора, который шепотом подсказал, что есть такая возможность.
– Елена Владимировна, почему вы не могли провести лечение в своей больнице? – спросила ведущая дискуссии у заведующей отделением трансплантации костного мозга РДКБ Елены Скоробогатовой.
– К сожалению, не удалось сделать ей повторную трансплантацию от другого донора, потому что оказалось невозможно добиться ремиссии, – отвечает та. – Но Кира не единственная, кто прошел терапию CAR-T. Ежегодно около 20 химиорезистентных пациентов с тем же диагнозом получают это лечение в России. А нуждаются в нем 60–70 детей в год.
– Сколько стоило лечение Киры в Израиле?
– 45 миллионов рублей, – ответила Лилия Цыганкова. – Это огромная сумма не только для семьи, но и для благотворительного фонда. Всегда есть опасность не успеть со сбором – я знаю много таких случаев.
– Что же мешает развивать эту технологию в России?
– Препарат не зарегистрирован на территории РФ, технология отсутствует в программе государственных гарантий и применяется в рамках эксперимента. Это тоже связывает врача при принятии решения, – объяснила врач-гематолог РДКБ Наталья Сидорова.
– Врач шепотом подсказал, что надо везти девочку в Израиль. Вы бы поступили так же?
Оба доктора уверяют, что в клинике все говорят вслух, что у них открытый диалог с родителями пациентов, а пациенты достаточно информированы о возможностях лечения.
Но доктор почему-то сказал шепотом.
В рамках эксперимента

– В центре имени Димы Рогачева пациенты получает точно такую же терапию CAR-T, как в Израиле,– рассказал проректор по научной работе Российского национального исследовательского медицинского университета им. Н. И. Пирогова Денис Ребриков. – Как уже было сказано, 20 человек в год, в течение пяти лет. То есть примерно 100 детей уже прошли CAR-T. Если бы у нас было еще два таких же «завода по производству CAR-T», как в центре Рогачева, потребность была бы закрыта.
Почему их нет? Потому что это не разрешено. Центр Рогачева уже несколько лет пытается легализовать эту процедуру. На днях они получили очередной отказ и продолжают работать по экспериментальной методике. Почему у нас в стране так туго идет узаконивание инноваций? Наверное, это общий вопрос к системе регулирования. CAR-T – это только один пример.
На самом деле вопрос стоит гораздо шире. В мире каждый год появляется несколько подобных медицинских технологий – генотерапия, новейшие способы редактирования генома, которые уже проходят последние стадии клинических испытаний и могут быть использованы, например, в офтальмологии. К сожалению, легализация технологий, которые давно используют в мире, в нашем законодательстве не прописана, и никакого движения в эту сторону я не вижу.
Медицина уходит в сторону персонализации, объясняет Ребриков. Все больше препаратов будет изготавливаться «под пациента», возможно, непосредственно в клинике, как это делают у Рогачева.
Таким образом срок изготовления препарата можно сократить до 10 дней, а стоимость лечения – до 2,5 млн рублей, потому что это делается внутри одной клиники и оптимизировано и по срокам, и по финансам. А за Киру, напомним, благотворительный фонд заплатил 45 миллионов. Разница?
Другие клиники не следуют примеру центра Димы Рогачева, потому что у нас мало врачей, которые готовы сесть в тюрьму. Хотя есть и такие, которые говорят: «Лечение детей важней, чем мои риски».
Не пирожки и не автомобили
– Нынешнее регулирование заточено под массовые препараты, которые изготавливают химическим путем в огромных объемах, – говорит руководитель практики здравоохранения и технологий юридической фирмы «БГП литигейшн» Александр Панов. – Обычные методы контроля для индивидуализированной терапии неприменимы: препарата настолько мало, что его можно целиком израсходовать на этот анализ. Но закон требует, чтобы препараты для индивидуализированной терапии проходили стандартные проверки, что в принципе невозможно.
Система маркировки здесь тоже не работает. Но производителям и врачам нужна определенность: выпуск недоброкачественного препарата – это уголовный риск (статья 238.1). Лекарства не пирожки и даже не автомобили: риски здесь очень велики. Поэтому многие инновации не запускаются или работают в очень небольших масштабах. Так что нашей стране нужно регулирование, синхронизированное с другими странами.
– Наше регулирование не готово к приходу новых прорывных технологий, – соглашается генеральный директор ФГБУ «Центр экспертизы и контроля качества медицинской помощи» Минздрава РФ Виталий Омельяновский. – Конечно, нужно расширять законодательство, чтобы препараты попадали к пациентам быстрей. Но есть опасность, что пациентам будут назначать препараты, в эффективности которых нет полной уверенности. Мы должны понимать потенциальные последствия любого новшества. Прекрасно, что центр Димы Рогачева проводит CAR-T-терапию. Но если мы всем разрешим тиражировать эту технологию, любая больница сможет делать это, что называется, на коленке – представляете, какими проблемами это чревато?
Нужно очень четко прописать требования к центрам, которые захотят получить сертификацию. И нужно помнить, что чем более персонифицировано лечение, тем меньше по ним доказательных данных.
И еще одно. Если мы не уверены в эффекте, мы не можем платить те колоссальные деньги, которые требует производитель. Дорогостоящие технологии должны финансироваться исходя из эффекта, который мы от них получаем. Во всем цивилизованном мире эти технологии работают по системе риск-шеринга, то есть разделения рисков. (Модель, при которой государство закупает препараты у фармкомпаний на следующих условиях: если лечение оказывается неэффективным, то фирмы возвращают деньги. Иногда оплата производится только по факту успешного лечения – прим. ред.). Но у нас бюджетный кодекс это запрещает. Лично я говорю об этом уже 12 лет, но безрезультатно. Впрочем, теперь я надеюсь на рабочую группу, созданную в Совфеде.
«Надеемся получить линейку CAR-T для разных онкологических нозологий»
Мы попросили прокомментировать ситуацию с внедрением CAR-T-терапии и других инновационных лекарств и технологий Владимира Боженко, заведующего отделом молекулярной биологии ФГБУ «Российский научный центр рентгенорадиологии» Минздрава России, доктора медицинских наук, профессора, заслуженного врача России.
– CAR-T-терапия – это использование генетически модифицированных Т-лимфоцитов. Цель модификации – научить лимфоциты пациента узнавать опухолевые клетки и убивать их. В лимфоциты вносится ген рецептора, который узнает антиген на поверхности опухолевой клетки.
Особенность метода в том, что это не лекарство и не «нормальные» клетки человека (как, например, в случае пересадки костного мозга), а именно технология.
Проблемы внедрения этой технологии у нас связаны с законодательной базой. Несмотря на наличие закона (Федеральный закон от 23 июня 2016 года № 180 «О биомедицинских клеточных продуктах» – прим. ред.), только в прошлом году начали действовать подзаконные акты и созданные по ним структуры в Минздраве. При этом ходят слухи, что с 2024 года закон о биомедицинских клеточных продуктах перестанет действовать.
Но с текущего года действует соглашение с Евразийским союзом, по которому эта технология уже относится не к биомедицинским клеточным продуктам (БМКП), а к высокотехнологичным лекарственным препаратам. А они подпадают под регулирование фармпрепаратов, что существенно усложняет (и удорожает) производство CAR-T.
В любом варианте различные государственные ведомства заинтересованы в разработке этой технологии, выделяют гранты, даже финансируют организацию производства (как в нашем случае).
Можно сказать, что дело движется. Мы надеемся в будущем году приступить к клиническим испытаниям первого препарата. Если все пойдет хорошо, то можно будет получить линейку CAR-T на разные мишени, для разных онкологических нозологий.
«Технологии развиваются быстрей, чем российское законодательство в сфере здравоохранения»
В конце 2020 года благотворительный фонд AdVita сообщил о своем участии в запуске первого в России центра CAR-Т-терапии для взрослых: «Если не случится ничего непредвиденного, уже весной [2021 года] первые пациенты смогут ее получить».
Непредвиденное, как известно, случилось.
– Так что же, процесс остановлен? – спросил корреспондент «Милосердия.ru» у Елены Грачевой, члена правления благотворительного фонда AdVita:
– Нет, процесс идет. Закончен период валидации метода, который прошел успешно. Сейчас заключаются договоры на проведение клинического исследования между медицинскими организациями, поставщиками реактивов и расходных материалов и фондом AdVita. Процесс долгий, займет несколько месяцев.
– На какие барьеры вы чаще всего при этом наталкиваетесь помимо финансовых (несовершенство законодательства, бездействие чиновников и т. д.)?
– Если речь идет о клеточной терапии, то производство CAR-T в условиях лабораторий (point of care production, признанная и распространенная во всем мире практика производства CAR-T в качестве альтернативы заводскому производству) попадает в серую зону закона №180-ФЗ «О биомедицинских клеточных продуктах». Этот закон создавался, когда таких технологий не существовало. Мы ждем, когда законодательная база догонит технологии. А пока проект с CAR-T-клетками (которыми в мире пролечено уже несколько тысяч пациентов) может существовать в Российской Федерации только в статусе клинического исследования.
– Что, на ваш взгляд, стоило бы срочно изменить в законодательстве, чтобы современные препараты и технологии быстрее и легче доходили до пациентов?
– Зависит от препаратов и технологий. Если речь о лекарствах, то радикально изменить ситуацию может практика нулевой регистрации, когда страны готовы взаимно признавать лекарства друг друга, доверяя контролирующим органам, как это сделано, например, в Европейском союзе.
Сейчас любое новое лекарство должно пройти в России полный цикл клинических исследований заново. И это не только два-три потерянных года, это еще и большие деньги, которые фармкомпания должна вложить в повторение клинического исследования, – и не все компании к этому готовы.
Если речь о технологиях, то там чаще всего проблема с инертностью законодательства: технологии развиваются гораздо быстрей, чем российское законодательство в сфере здравоохранения.
Вернулась восприимчивость к препаратам

Михаил К. (диагноз – лимфома Ходжкина, имя, по просьбе Михаила, изменено – прим. ред.) рассказал «Милосердию.ru» о своем опыте терапии CAR-T в Китае в 2019 году.
– Комиссия врачей Боткинской больницы постановила, что мне следует поехать и попробовать CAR-T. Началось все с контакта с профессором и отправки парафиновых блоков последней биопсии в Китай, в лабораторию, где сделали иммуногистохимическое исследование и определили, какие есть антигены, для которых потом можно изготовить CAR-клетки. Были определены план лечения и дата поездки.
Клиники, в которых проходит лечение, бывают разные, в моем случае это был детский госпиталь в городе Шицзячжуан (300 км от Пекина). Первым делом по прилету в Китай делается забор Т-клеток, занимает 3–5 часов. Само лечение в клинике, где пациент находится большую часть времени, начинается с анализов крови, УЗИ, ЭКГ, а также КТ для фиксации базовой точки течения заболевания.
После этого практически сразу ставят катетер и начинается кондиционирование. Затем, через четыре дня после окончания кондиционирования курьер из клиники профессора Чанга привозит модифицированные CAR-T-клетки. Само введение клеток делается струйно в катетер из большого 20-кубового шприца, в течение строго определенного промежутка времени. Введение клеток практически никак не ощущается. В общей сложности я провел в Китае чуть больше месяца.
– Результат был удачным?
– В моей ситуации терапия помогла: она не вывела меня в ремиссию, но после нее у организма вернулась восприимчивость к препаратам, которые на тот момент уже перестали давать эффект. И на них я уже потом снова вышел в ремиссию и сделал аллогенную трансплантацию костного мозга. Так что переоценить значимость CAR-T в моем лечении вряд ли получится.
– Каким образом вам удалось попасть на лечение в Китай?
– Я связался напрямую с профессором китайского института и обсудил с ним лечение. А его контакты мне дали люди, которые у него уже лечились.
– Сколько это стоило?
– 40 000–45 000 долларов.
Иллюстрации Оксаны Романовой