Пневмония – это воспаление легочной ткани обычно инфекционного происхождения. Ежегодно в мире этот диагноз получают более 17 миллионов человек, при этом мужчины болеют на 30% чаще, чем женщины.
Что происходит при пневмонии
Главный объект поражения при воспалении легких – это альвеолы.
Альвеола – структура в форме пузырька, которая участвует в акте дыхания, осуществляя газообмен с легочными капиллярами (мелкими кровеносными сосудами). В одном легком около 300 миллионов альвеол.
Под воздействием патогена альвеолы наполняются экссудатом, жидкостью, выделяющейся из мелких кровеносных сосудов, что вызывает кашель с мокротой или гноем и прочие симптомы пневмонии, о которых мы поговорим ниже.
При тяжелом течении болезни может развиться острый респираторный дистресс-синдром (ОРДС), тип дыхательной недостаточности, характерный для быстро прогрессирующего широкого воспаления легочной ткани. У больного развивается одышка, снижается сатурация тканей организма кислородом. Именно ОРДС чаще всего является причиной фатального исхода пневмонии.
Что вызывает пневмонию
Чаще всего это инфекционные агенты, которые мы вдыхаем. Обычно организм человека задерживает их в верхних дыхательных путях и мобилизует различные ветви иммунной системы для того, чтобы побороть инфекцию на дальних подступах.
У пожилых или ослабленных хроническими заболеваниями людей, а также у очень маленьких детей иммунная система может с этой задачей не справиться. Случается и так, что пневмонией заболевает вполне крепкий и сравнительно молодой человек.
Пневмонию могут вызвать:
- Бактерии и подобные им организмы, чаще всего – стрептококк Streptococcus pneumonia, который называют также пневмококком. Бактериальная пневмония может развиться самостоятельно либо как осложнение после ОРВИ или гриппа. Также возбудителем может стать микоплазма Mycoplasma pneumoniae, которая обычно вызывает сравнительно легкие симптомы.
- Грибковые организмы. Чаще всего это происходит с теми, кто вдыхает большие дозы грибка в рабочих или определенных географически внешних условиях. Также подобные поражения легких могут случаться в обычных условиях у людей с сильно ослабленным иммунитетом.
- Вирусы. Это те же самые организмы, которые вызывают ОРВИ и грипп. Вирусная пневмония наиболее распространена у детей до пяти лет. Как правило, она протекает не особенно тяжело, но в некоторых случаях ее симптомы могут стать весьма серьезными и даже жизнеугрожающими, особенно если речь идет о вирусе SARS-CoV-2.
Бактериальные пневмонии не заразны, а при вирусной человек выделяет возбудитель при кашле, говорении, дыхании, а значит, может передать его другому воздушно-капельным путем. Совсем не обязательно у заразившегося тоже разовьется пневмония, но он может переболеть ОРВИ.

В чем особенность пневмонии, вызванной коронавирусом
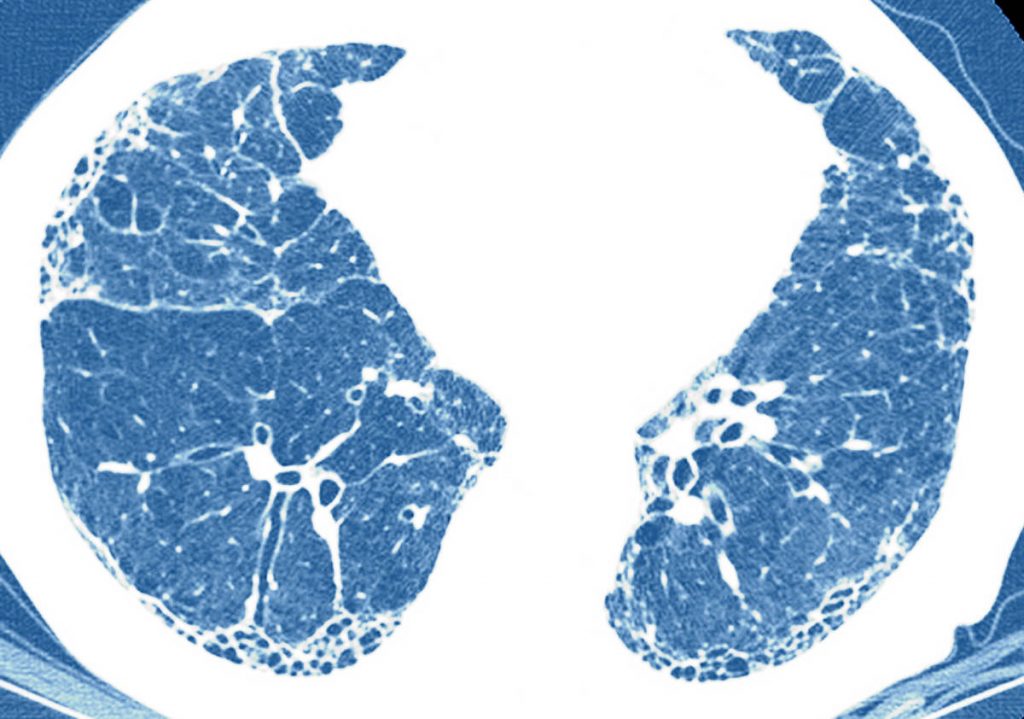
Некоторые ошибочно считают, что она заключается в синдроме «матового стекла» – характерной визуальной картинке, наблюдаемой во время компьютерной томографии (КТ) легких.
На самом деле, «матовое стекло» описано давно, например вот в этой статье 2016 года. То, что получило название матового стекла, является визуализацией изменений анатомических структур легкого, которые находятся за пределами разрешающей способности КТ.
Это утолщение межальвеолярной перегородки, наполненность альвеол экссудатом и некоторые другие. Происходить эти изменения могут не только при воспалении легких, вызванном ковидом, хотя, как говорят врачи, в пандемию такую картину наблюдать приходится гораздо чаще, чем при иных пневмониях.
Особенностью пневмонии при ковиде является то, что она в большем проценте случаев протекает тяжело и чаще имеет фатальные последствия.
При ней развивается ОРДС, а также гипервоспалительная реакция организма, приводящая к тромбозу сосудов самих легких и капилляров, снабжающих кровью другие органы и ткани.
Медики называют это синдромом диссеминированного внутрисосудистого свертывания (ДВС-синдром). К сожалению, очень во многих случаях ДВС-синдром приводит к гибели пациента, поэтому врачи в стационарах стремятся предотвратить его.
Всегда ли при пневмонии повышается температура
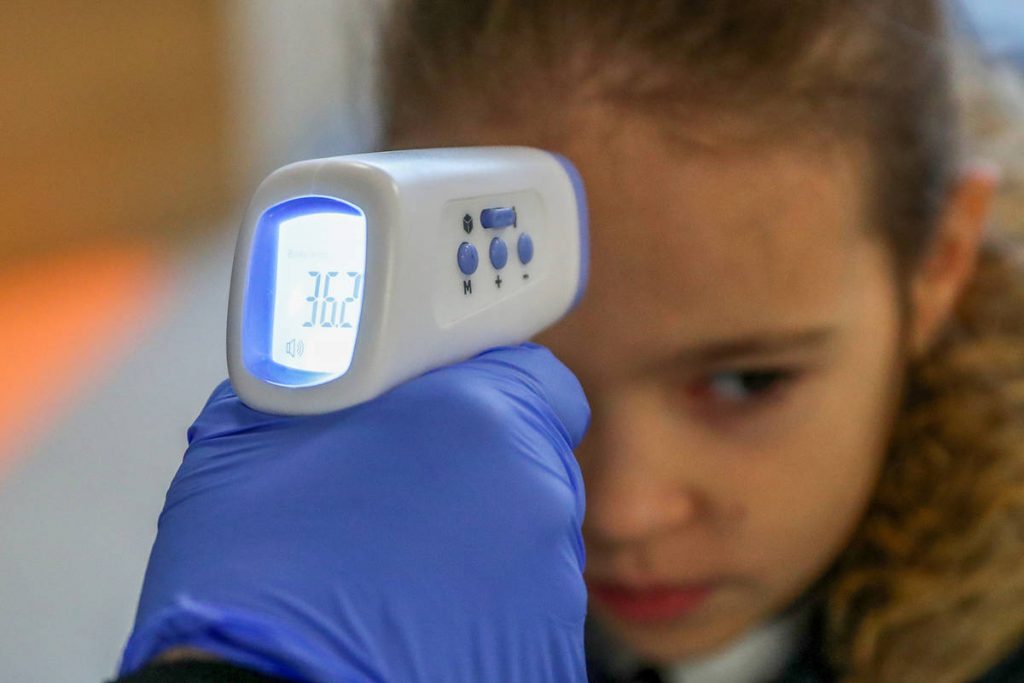
Как это ни удивительно, воспаление легких может протекать в очень разных температурных режимах. Температура может подниматься до 39 градусов Цельсия и выше, может оставаться нормальной или незначительно повышаться, особенно у маленьких детей, а у людей старше 65 лет она вообще может упасть ниже нормы.
Лихорадка всегда является поводом для обращения к врачу, однако ее отсутствие еще не означает, что волноваться не о чем.
От чего зависит разница в симптомах
Для начала давайте их перечислим.
- Кашель (сухой или с выделением мокроты).
- Боль в груди при дыхании и кашле.
- Слабость.
- Лихорадка, потоотделение, озноб.
- Тошнота, рвота, понос.
- Одышка.
Разница в симптомах может зависеть от возраста. Как было сказано выше, у людей пожилого возраста температура может понизиться. Младенцы до года могут не иметь никаких симптомов, могут демонстрировать лишь беспокойство, а в иных случаях страдать от разного сочетания симптомов, например от рвоты, лихорадки и кашля или отсутствия аппетита и одышки.
Кроме того, разные возбудители могут вызывать заболевание разной тяжести. Вирусная пневмония в подавляющем большинстве случаев довольно легко протекает у детей. Микоплазменная пневмония протекает легче, чем другие ее виды.
«Ходячая пневмония»
Так в англоязычной медицинской литературе называют пневмонию, которую больной переносит на ногах, испытывая недомогание, сравнимое с симптомами ОРВИ.
Высока вероятность того, что при таком течении болезни человек даже не обратится к врачу, а если и обратится, то ему не назначат рентген и не поставят диагноз пневмония.
Такое заболевание бывает вызвано определенными типами бактерий, а также микоплазмой. Если пневмонию все-таки диагностируют, вылечить ее сравнительно несложно при помощи курса антибиотиков.
Внебольничная пневмония
Такой диагноз мы тоже слышим теперь постоянно. Для того чтобы объяснить, что это значит, начнем с противоположного.
Существует так называемая внутрибольничная (или больничная, госпитальная, нозокомиальная) пневмония. Она развивается не ранее чем через 48–72 часа после поступления больного в стационар, а ее причиной является заражение пациента во время медицинского вмешательства, чаще всего после операций на грудной или брюшной полости, а также при искусственной вентиляции легких. Особенно подвержены ей больные с иммунодефицитом.
Внебольничная пневмония – это широкий диагноз, объединяющий все случаи пневмоний, развившихся в результате инфекций, полученных человеком за пределами больницы.
Сейчас больных с этим диагнозом лечат по протоколам медицинской помощи пациентам с COVID-19, даже если ПЦР-тест отрицательный. Ложно отрицательный результат вполне возможен, так как инфекционный агент уже проник в легкие и активно размножается там, а не в носоглотке, откуда берут биоматериал для анализа.
Объем поражения легких
Пневмония может быть односторонней, когда воспалительный процесс развился лишь в одном легком, и двусторонней, когда страдают оба легких.
В последнее время нам часто приходится слышать, что врачи используют КТ для определения процента поражения объема легких, но это тоже отнюдь не новое явление. Эффект новизны возникает благодаря тому, что эти подробности теперь обсуждаются в публичном пространстве.
Кроме того, из-за увеличившегося потока больных врачам приходится особенно тщательно диагностировать их, чтобы решить вопрос о госпитализации, и здесь большое значение имеет тот факт, поражено ли у пациента 15 или 60% объема легких.
В последнем случае его легкие способны обработать только порядка 40% кислорода, необходимого организму.
Лечение
Антибиотики остаются главной группой препаратов при пневмониях, однако только врач может подобрать препарат, его дозировку и длительность курса.
Самолечение при пневмонии может навредить, как ни при каком другом заболевании. Неуместное применение антибиотиков может спровоцировать развитие резистентности (устойчивости) бактерий к этим препаратам, что может иметь очень плохие последствия как для самого больного, так и для человеческой популяции в целом.
При воспалении легких применяются также препараты, расширяющие бронхи и разжижающие мокроту, внутривенные солевые растворы, кислород. Часто используется физиотерапия, особенно важны вибрационный массаж и лечебная физкультура.
В подавляющем большинстве случаев пневмонии проходят без серьезных последствий, однако осложнения все-таки существуют.
Возможные осложнения
К ним относятся бактеремия (заражение крови), плеврит, абсцесс легкого, которые требуют срочного медицинского вмешательства, иногда хирургического.
Кроме того, вирусная пневмония после своего разрешения может оставлять рубцы на легочной ткани в местах, где поврежденные вирусом клетки замещены здоровыми. Новая ткань более плотная и менее эластичная, и это приводит к тому, что человек начинает испытывать трудности с дыханием, выполняя те действия, которые до болезни давались ему легко.
Такое состояние называется легочным фиброзом.
Эта тема также оказалась в центре внимания благодаря ковиду. Люди, перенесшие пневмонию, вызванную коронавирусной инфекцией, нередко страдают от легочного фиброза.
Врачи и ученые пока не знают, является ли это осложнение долгосрочным. В их распоряжении есть данные о тех, кто перенес атипичную пневмонию (SARS) или ближневосточный респираторный синдром (MERS), вызванные предшественниками нового коронавируса.
Многие из пациентов, перенесших эти заболевания, испытывали проблемы с дыханием до шести месяцев после выписки из больницы. Однако в исследовании, проведенном через 15 лет, пациенты продемонстрировали значительные улучшения в легочной функции, а их КТ показали видимое уменьшение повреждений.
Раннее исследование состояния легких людей, переболевших ковидом, показало значительное его улучшение через несколько недель после выписки, но делать окончательные выводы пока рано.
И, наконец, как снизить свой риск заболевания пневмонией
Как обычно, врачи предлагают две группы рекомендаций для профилактики респираторных заболеваний.
Первое – это вакцинация.
Существует вакцина от наиболее частого возбудителя воспаления легких – пневмококка. Кроме того, стандартной рекомендацией является прививка от гриппа, который тоже может вызвать пневмонию.
К сожалению, эта вакцина не является особенно эффективной и вызывает много вопросов у целого ряда исследователей и врачей.
Вторая группа рекомендаций – это правила здорового образа жизни и укрепления иммунитета: правильное питание, физическая активность, свежий воздух, здоровый сон.
Есть еще один важный фактор, который высветила нынешняя пандемия.
Каждому из нас необходимо поддерживать адекватный уровень содержания витамина D в организме. У большинства жителей средних и высоких широт он недостаточен. В этом случае его необходимо принимать в качестве добавки.
И, конечно же, отказаться от курения, которое значительно повышает риск любых заболеваний легких и бронхов.
И еще один, довольно неожиданный совет: следите за здоровьем ротовой полости.
В обзорных исследованиях, проведенных американскими эпидемиологами и инфекционистами, выявлена корреляция заболеваемости бактериальной пневмонией и здоровьем зубов. Исследователи изучили данные более чем 26 000 пациентов. Оказалось, что люди, за три года ни разу не посещавшие профилактические осмотры стоматолога, имели на 86% более высокий риск пневмонии, чем те, кто проходил санацию ротовой полости регулярно два раза в год.
Источники:
Walking pneumonia: What does it mean?
Coronavirus can cause lasting lung damage – but the effects may ease over time